脂腺母斑は頭部、顔面にできやすい母斑で、厳密には脂腺の過誤腫です。
新生児より見られることが多いのですが、徐々に目立ってきて1、2歳で気がつくということもあります。
放置すると脂腺母斑上に腫瘍ができやすいことが知られています。
出生児、もしくは出生後間も無く頭部や顔面に黄白色~橙赤色の斑点が見られます(第1期)。頭部にある場合は、脱毛斑として認識されることもあります。
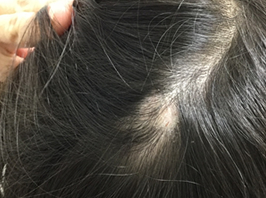
思春期頃から徐々に病変は分厚くなり盛り上がり、疣状となってきます(第2期)。脂漏性角化症と似ていると感じる方もおられるでしょう。
そして脂腺母斑から腫瘍が発生してくると第3期となります。
上記通り脂腺母斑からは腫瘍が発生しやすいです。
腫瘍は良性のことも悪性のこともあります。
などが代表的です。
悪性腫瘍では基底細胞癌が最も多いのですが、最近の研究ではほとんどは基底細胞癌ではなく別の良性腫瘍(毛芽腫)ではないか、と言われています。
悪性腫瘍の発生率に関しては上記の理由により、報告による差が大きく、1%以下~22%の確率で見られるとされています。
腫瘍が発生して来る年齢は平均で30-35歳とされています。10歳以下で腫瘍が発生して来ることもあります。
幼少期から腫瘍の発生が見られますが、その場合は良性腫瘍がほとんどであるとされています。
人口の0.3パーセントの方に見られるとされています。
現在では、脂腺母斑から悪性腫瘍が発生するリスクは、従来考えられていたほどは高くないこととされています。
しかしその他の腫瘍が発生するリスク、見た目の問題などを考慮すると、当然外科的な手術が好ましいです。
脂腺母斑を皮膚ごと完全に取り除き縫い合わせる方法です。
一般的に行われる方法で、完全に腫瘍が取りきることができ、かつ頭部の場合は脱毛している部位自体も取りきることができるので、非常に効果的です。
頭部の場合、傷はそれほど目立たないのですが、顔面の場合、傷ができてしまいます。
脂腺母斑に対してレーザー治療が試みられていはいます。
ただし脂腺母斑に対してはレーザー手術では取り残す可能性があるのと、切除後、それほど美しく仕上がらない可能性があることから、例外的な症例を除いてあまり行われておりません。
脂腺母斑症候群は表皮母斑症候群の中で脂腺母斑が優位なもので、線状の大きな脂腺母斑が広範囲に見られます。皮膚症状だけでなく、様々な内臓疾患(心・血管系、泌尿・生殖器系)、中枢神経疾患、眼、骨格系、などの異常を伴います。
それほど頻度は多くはありません。
幼少期、通常の1歳までに発症する母斑で一般的に言うホクロ(母斑細胞母斑)とは区別しています。
表皮母斑は厳密には表皮細胞の過誤腫で普通のホクロ(メラノサイト由来と考えられています)とは先祖も異なります。
代表的なものに
・疣状(ユウジョウ)母斑
・列序性母斑
・炎症性線状疣贅状表皮母斑
があります。
最も一般的な表皮母斑で、名前の通りイボに非常によく似ています。
イボ状の褐色隆起性の病変が蛇行するように並ぶことが多いです。
出生時、もしくは生後2~3か月で目立ってきて特徴的な所見となります。
そのまま形はゆっくりとしか変化しないところから通常のイボと区別できます。
疣状母斑は一般的に悪性化せず、放置してもそれほど問題はありませんが、整容的な面から切除がすすめられます。
外科的に切除縫合するか、炭酸ガスレーザーにより治療します。
その他、液体窒素による冷凍凝固術、ビタミンD3軟膏、5-FU軟膏による治療法もありますが、厳密には保険適応でなく、効果も乏しいので、それらの治療を選択するメリットがありません。
実際のところは外科的に切除縫合するか、炭酸ガスレーザーにより治療するか、ということになりますが、これは病変の大きさ、配列、術者の経験によって異なってきますので、どちらがいいというのはありません。
■外科的な切除縫合法
メスにて疣状母斑を含む皮膚を全層切除し、縫合します。
疣状母斑が線状に配列されてい場合にはこの方法を選択してもいいでしょう。
線状の傷がどうしても残ってしまいます。
■炭酸ガスレーザー
炭酸ガスレーザーにより疣状母斑を焼き切ります。
表皮母斑の場合、病変が浅く傷跡が残りにくいため、炭酸ガスレーザーの良い適応です。
詳しくはコチラを御覧ください。
※いずれも保険適応となります。
列序性母斑は疣状母斑よりも広範囲で、名前の通り一定の規則を持って、病変が並びます。
表面は厚い鱗屑(フケ状のもの)が付いており、やや隆起する褐色のイボ状の病変が線状、帯状、渦巻き状、さざ波状に分布します。
神経病変、内臓病変、骨病変を伴う場合は、表皮母斑症候群を考え、精査します。
範囲が広いので、簡単に切除縫合するというわけにはいきません。皮膚剥削法、炭酸ガスレーザーなどにより治療を行います。
■皮膚剥削法
日本では一般的に皮膚剥削法は、カミソリ状のメスで皮膚表面を削り取ります。ある程度熟練が必要な治療で、治療できる医師
は限られています(当院では施術可能です)。
■炭酸ガスレーザー
炭酸ガスレーザーにより病変を削ります。病変が大きい時は少しずつ治療を行い、傷の治りを確認しながら治療を進めるとよい
と思われます。
炭酸ガスレーザーがあれば炭酸ガスレーザーが第一選択、なければ皮膚剥削法がよいと思われます。
幼少期に発症する炎症と痒みを伴う母斑です。
女児に多く、足によくできます。
線状苔癬、線状扁平苔癬などと似ていますが、症性線状疣贅状表皮母斑はステロイドに反応しないという特徴があります。
範囲が広いので、簡単に切除縫合するというわけにはいきません。皮膚剥削法、炭酸ガスレーザーなどにより治療を行います。
■かゆみに対して
・ステロイド外用、
・ステロイド局所注射
■炎症性線状疣贅状表皮母斑そのものに対して
・皮膚剥削法
・炭酸ガスレーザー
が行われます。
尖圭コンジローマは外陰部。肛門周囲に生じるウイルス性疣贅の一種で、HPV6やHPV11の感染症です。
性感染症としての側面が有名で、潜伏期間は3ヶ月~半年程度とされており、感染経路が特定できないこともあります。
男性の場合は陰茎や肛門周囲、鼠径部、女性の場合は外陰部、内陰唇、会陰部、肛門周囲、鼠径部などに症状が現れます。
カリフラワー状、もしくは鶏のとさか状と呼ばれる表面のザラザラした結節、丘疹が現れます。
AIDSなどにより免疫が低下している場合は、巨大化することがあります。
ボーエン様丘疹症 、脂漏性角化症、pearly penile papules(男性、正常構造),扁平コンジローマ(梅毒)など
後述する通りイミキモドクリーム、液体窒素による冷凍凝固術、電気メスによる焼灼術、など様々な方法がありますが、当院で最もお勧めしている治療法は炭酸ガスレーザーによる治療法です。どの治療も一長一短があります。
炭酸ガスレーザーにより尖圭コンジローマの病変を焼灼し尽くします。
■炭酸ガスレーザーのメリット
・数回で治療が終了することが多い。
・小さな病変まで治療可能。
■炭酸ガスレーザーのディメリット
・費用がかかる
・局所麻酔による痛みがある。
・術後数日は痛みがある。
■炭酸ガスレーザーの費用(自費治療となります)
・1mm~3mm 11,000円(税込)
その他詳しくはコチラを御覧ください。
イミキモドは,細菌やウイルスの構成成分を認識し免疫応答を賦活化するトール様受容体(TLR)のひとつであるTLR7を活性化する薬です。他に日光角化症の治療に使われます。
週3回、患部に塗布しします。塗布してから6-10時間後洗い流します。
16週まで使うことができます。
製薬会社の公式文書によると完全消失率は63.6%とされています。
■イミキドモクリームのメリット
・痛みが少ない
・保険がきく
■イミキドモクリームのディメリット
・治療が面倒(週3回、病変に塗布する)
・赤み、びらん、かゆみ、刺激感などの副作用が多い(約20~80%)
・完全に消える可能性が63.5%とそれほど高くはない。
電気メスにより強力に尖圭コンジローマを焼き切ります。
■電気メスによる焼灼法のメリット
・最も強力
・病変が大きく、広範囲にわたる場合、唯一と言って良い治療法
■電気メスによる焼灼法のディメリット
・腰椎麻酔が必要になることが多い
・術後の痛みが強い。
・性感染症としての側面が強く、完治するまでは性交渉は控えるようにしましょう。
・梅毒などの性感染症を合併している可能性があるので検査をしましょう。
・再発率が高いので、治ったと思っても3ヶ月ほどは注意しましょう。
ボーエン様丘疹症は男女の外陰部、肛門周囲に発生する、黒っぽい扁平な病変で多発することが多いです。
HPV16を中心とし、HPV18、31、33、39などのイボウイルスの感染症であることが多いです。
性感染症の一つです。
長期間放置するとボーエン病、有棘細胞癌などの原因となります。
ボーエン様丘疹症そのものを前癌病変と考えることもできます。
男性の場合、陰茎、陰嚢、鼠径部、肛門周囲 女性の場合、外陰唇、内陰唇、鼠径部、肛門周囲に褐色~黒色の小豆大程度までの扁平な隆起性病変が出現し、増えていきます。
脂漏性角化症、尖圭コンジローマ、被角血管腫など
尖圭コンジローマと同様に液体窒素による冷凍凝固術、
炭酸ガスレーザー、電気メスによる焼灼術などが行われます。 当院では炭酸ガスレーザーの治療の実績が多数あり、最もお勧めしております。
炭酸ガスレーザーの詳細はこちら
ボーエン様丘疹症は性感染症で、性交渉により感染することがあるので注意が必要です。
女性においては、子宮頸癌の原因ウイルスと重なりますので特に注意が必要かと思われます。
 |
日光角化症とは、いわゆる「赤シミ」と呼ばれ、高齢の男女の露出部(顔、手背など)によく見られます。 表皮の下半分に角化細胞(表皮を作っている細胞)の異型性が見られます。細胞の異型性(Atypia) とは、もともとの細胞とは異なる形になっている、すなわち癌化の過程を見ているものです。 近年、注目度がアップしている疾患です。 決してまれな疾患ではなく、欧米ではcommon disease(ありふれた疾患)とされています。 もちろん日本人にも(欧米ほどではないにしろ)多く見られます。 一部教科書に「日本人にはまれである」と書かれていますが、それは誤りで、日光角化症についてあまり知られていなかった時代の話です。 ■日光角化症の臨床像 前癌病変だが、どのくらいの確率で癌化するかは、はっきりしません。 |
日光角化症と湿疹との比較は以下のようになります。
| 日光角化症 | 湿 疹 | |
| 患部 | 露出部にできやすい | どこでもできる |
| かゆみ | 少ない | かゆい |
| 経過 | 長い | 様々 |
| ステロイド | 少し反応 | 著効 |
病変より1mm~4mm離して切除します。
日本では伝統的に外科的切除を優先する傾向にあります。
それは病変全体の病理的検索が可能なことが挙げられています。
■米国でも
・その他の治療に抵抗性の場合
・急速に大きくなっている場合
・病変が分厚くなっている場合
・病変から出血が見られる場合
・病変が角化している場合
は切除が望ましいとさています。
■外科的切除のメリット
・病理的な検索(すなわち癌化していないか?)を最も確実に診断することができる、というメリットがあります。
・最も確実に治療できます。
■外科的切除のディメリット
・どうしても傷が残ってしまう。
・病変が多発している場合は現実的には全て外科的に取り切ることは困難。
・きちんと切除しても再発することがある(報告に盛りますが1年後4%程度との報告もあります。
どうしてきちんと切除しているのに再発するかというと、病変ができた部位というのはすでに紫外線のダメージが蓄積しており、日光角化症ができやすいコンディションができてしまっている、と言っていいでしょう。
液体窒素をスプレーする、液体窒素を綿棒につけて病変に押し当てるなどの治療が行われます。病変が完全に消える可能性は、39%~82%程度です。
■液体窒素による凍結療法のメリット
・非常に簡単(1病変あたり20秒程度で治療が終了する)
・病変が多数あっても治療が可能
■液体窒素による凍結療法のディメリット
・病理的検討ができない、それゆえ治療後の敵的な経過観察が必要
・やや治癒率が低い
光感受性物質(aminolevulinic acid [ALA] or methyl aminolevulinate [MAL])を摂取してから特定の波長の光をあてることで、光を当てた範囲の細胞を死滅させる治療です。
広範囲の日光角化症には使いやすい治療で、70~90%近くに治癒が見られ、見た目的にも満足な結果が得やすいとされています。
ただし、日本では日光角化症に対してはフォトダイナミック療法はあまり行われていません。
イミキモドクリーム(ベセルナ)を病変に塗布します。日本では保険適応となっています。
なぜイミキモドクリームが効くのかははっきりしていませんが、おそらく、局所の免疫を活性化させるからではなないかと言われています。
イミキモドクリームを週3 回、16 週間外用で完全消失率は45~57%と報告されています。
(面倒な割に)あまり効果が高くないことから、適応は何らかの理由により手術ができない患者さまに限るという考え方もあります。
ただ、イミキモドクリームには他の治療法にはないメリットもあり、 治癒後再発率が低い、整容的に仕上がりが良いというメリットがあります。
5=FUは抗がん剤として用いられている薬で、胃癌、肝癌、結腸・直腸癌、乳癌、膵臓癌、子宮頸癌、子宮体癌、卵巣癌などに適応があります。細胞のDNAの合成阻害により抗がん作用を発揮します。
軟膏にしたものが本剤で、様々な皮膚ガン
5%か5%濃度で1 日2 回、4 週外用での完全消失率は43~96%と報告されている。
原則として閉鎖密封療法(ODT)が望ましいとされています。
なかなかいい治療法ですが、厳密には日光角化症の保険適応はないので使えないのが実情です。
生命予後は幸い良好です。
どの程度で有棘細胞癌に進展するかは不明な点が多いのですが、SCCに進展するケースがあるのは確実です。
早めに(日光角化症のうちに)治療をしておけば、問題ないでしょう。






※掲載内容・料金は更新時点での情報の場合がございます。最新の内容、料金は各院へお問合せください。