しわ取り注射(ボツリヌス菌製剤のうち厚労省の認可済みのもの)はしわ治療で有名ですが、それを鼻腔内に点鼻することで、鼻の粘膜に浸透させます。鼻の粘膜の副交感神経の興奮を抑えることで、花粉症による辛い鼻水・目の痒みを改善します。副作用もほとんどなく、素早く効果の得られる治療です。特に重度の花粉症の患者様にオススメの治療法です。他の花粉症治療との併用も可能です。
・重症の花粉症の患者様
・花粉症の飲み薬を飲みたくない方(眠くなる、口が渇くなど)
・従来の治療が効きにくい方
1回の治療で、数週間程度の効果が得られます。
1シーズン、1、2回の治療が目安となります。
①医師が診察を行います。
②両鼻腔にしわ取り注射を点鼻します。
③10分程度なじませて治療終了となります。
厚労省の認可済みの純正のしわ取り注射のみを使用します。
その他の、花粉症の治療と併用も可能です。
1回15000円 同シーズンの追加12000円
 |
ケミカルピーリング(サリチル酸)角栓を取り除くことで、毛穴のつまりを解除し、ニキビを改善させます。 サリチル酸マクロゴールピーリングサリチル酸マクロゴールピーリングの場合は、4週間に1回、6回行うのが一般的です。ピーリングについて詳しく知りたい方はこちらをご参照ください。 |
ピーリングのオプションとして、イオン導入もご用意しております。
イオン導入について詳しく知りたい方はこちらをご参照ください。
Nd:YAGレーザーはニキビ菌を殺菌するとともに過剰に作られた皮脂腺を破壊するとこでニキビを改善させます。そのため、お顔の脂性肌にも効果があります。
また、Nd:YAGレーザーはヘモグロビンにも反応しやすい波長ですので、治りにくいニキビの赤みにも高い効果があります。
これと言った副作用もなく、痛みもない治療ですのでどなた様にもオススメの治療です。
もし保険治療を行っても効果が見られなかった方は是非Nd:YAGレーザーフェイシャルをお試しください。
Nd:YAGレーザーフェイシャルについて詳しく知りたい方はこちらをご参照ください。
これらのフォト治療はニキビに対して切り札と行っていいほどの効果を発揮します。MAX Gというハンドピースを用いることで、ニキビを効果的に治療することができます。MAX Gニキビにフォトを照射することで、ニキビ菌を殺菌し、ニキビを改善させることができます。
そこまでは通常の治療とかわらないのですが、さらにMAX Gは浅く細い血管に対して効果のある500-700nmの波長と、深く太い血管に対して効果のある850-1000nmの波長を、バランスよく配合し、さらに世界最高ともいわれる出力で照射しますので、ニキビによって作られた過剰な血管を消失させてくれるというメリットがあります。
これは、ニキビによりおこってしまった慢性炎症によって作られた過剰な血管を破壊してくれるということを意味します。
それにより慢性炎症がおさまり、ニキビが沈静化されます。
もし通常の保険治療を行ってもなかなかニキビが良くならなかったという方は是非一度試していただきたいと思います。特に他院のフォト治療で効果がなかったという方にチャレンジしていただきたいと思います。
フォト治療について詳しく知りたい方はこちらをご参照ください。
 |
 |
◇シミ治療
料金:フォトトライアル1回 11,000円~
主な副作用・・・痂皮化(かさぶた化)、色素沈着、シミが取りきれないこと、肝斑の悪化、再発
※症状、肌質により効果に差があります。
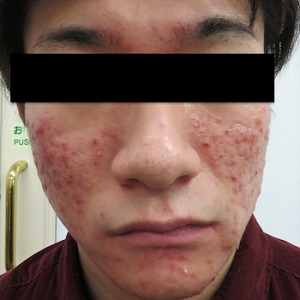
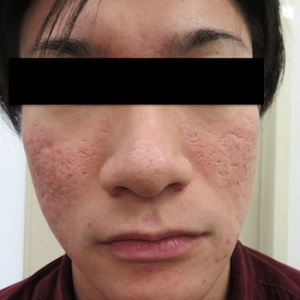
何をやってもニキビが治らなかった方ですが、3回のフォト照射で顕著に改善が見られています。
トレチノインクリームはにきびの原因となる皮脂線の機能を抑制し、皮脂腺を萎縮させ、皮脂腺の機能を低下させるとともに、毛穴に蓋をしている角質の肥厚を抑え、毛穴の通りを良くすることでニキビを治療、予防してくれます。トレチノインを始めとするビタミンAの誘導体は非常に有効なにきび治療薬として、欧米ではにきび治療の第一選択薬となっています。
まずはお金のかからない保険診療から始めるのが良いでしょう。それで効かなければ、ピーリング+イオン導入、もしくはフォト治療からスタートされると良いと思います。
フォト治療+イオン導入、もしくはレーザーフェイシャル+イオン導入などから始めると良いのではないかと思います。
通常は数時間赤みが出る程度です。すぐにお化粧も可能です。
ニキビを完全に押さえ込むには、クリニックにおけるニキビ治療とホームケア、生活習慣の改善を同時に行う必要があります。ホームケアとしてはトレチノインクリームやビタミンC美容液(ゼオスキンのシーセラム)をお勧めしたいと思います。
 |
アザには 青あざ ■太田母斑 ■後天性太田母斑(ADM、後天性真皮メラノサイトーシスと同じ) ■異所性蒙古斑 茶あざ ■扁平母斑 などがあります。 |
※新座院・久我山院のみすべてのあざ治療を自費にてご案内しております。※
※なんば院・渋谷院・名古屋院はあざ治療に適したレーザー機器の取り扱いがございませんのでご了承ください。※
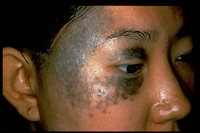
境界明瞭な青みがかった褐色斑が、まぶた、頬、額などに出来る疾患です。通常は右か左のどちらか一方に痣が見られます。多くの症例で眼球や眼球結膜にも青みがかった褐色斑が見られます。日本人の0.1~0.2%の頻度と推定されています。出生直後から目立つ場合と、思春期ころに目立ってくる場合とがあります。思春期頃までアザは濃くなる傾向があります。診断は臨床症状より比較的容易です。
太田母斑の特徴は、通常のシミより皮膚の深いところ(真皮)にシミの色(メラニン)をつくる色素細胞(メラノサイト)があることです。
そのため通常のレーザー治療や、光治療、ハイドロキノンなどによる治療は無効で、Qスイッチ付きレーザーという高出力のレーザー光線をごく短期間に放出する特殊なレーザーを用いる必要があります。
3ヶ月に1度、3〜5回程度のレーザー治療を行います。
 |
 |
|
| 治療前 | 治療後 |
◆主な副作用:痂皮化、炎症後色素沈着、赤み、内出血、熱傷
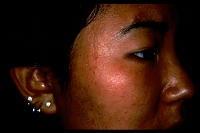
両頬骨部に左右対称に、比較的、境界明瞭な灰褐色の直径 1 〜 3 mm の点状色素斑が多発し、次第に色調が濃くなります。その他、額、上下眼瞼、鼻翼部、鼻根部に見られることもあります。
20才以降の女性に発症することが多いです。自然消退することなく、ADMの出現後一定期間は濃くなります。一見すると肝斑と似ていますので、鑑別が問題になりますが、見慣れると間違えるとこはありません。
肝斑とは全く異なるシミで、治療法も真逆といっていいほど異なります。
病理学的には太田母斑と同様に、通常のシミより皮膚の深いところ(真皮)にシミの色(メラニン)をつくる色素細胞(メラノサイト)があります。
そのため通常のレーザー治療や、光治療、ハイドロキノンなどによる治療は無効で、当院で使用しているQスイッチアレキサンドライトレーザーの様な高出力のレーザー光線をごく短期間に放出する特殊なレーザーを用いる必要があります。太田母斑より病変部がやや浅く、色素の数自体も少ないため、太田母斑より少ない照射回数で良好な結果を得ることが出来ます。
当院では、3ヶ月に1度、3回程度のレーザー治療で十分取りきることが可能です。
蒙古斑は、新生児の仙骨部や腰殿部にみられる青色斑です。
黄色人種では乳幼児のほぼ100%の頻度で蒙古斑が見られます。生後 2 年頃までは青色調を増すが、その後退色に向かいます。通常 4 〜 10 歳前後で消失することが普通です。蒙古斑が、仙骨部や腰殿部以外の、手足や顔などに現れた場合で濃いものに関しては異所性蒙古斑と呼ばれ自然消退が期待しづらいので、レーザー治療の適応となります。
いつレーザー治療を行うのかというのは非常に難しい点ですが、幼少期より治療を開始した方が、治療の効果が高いことが知られています。
治療は太田母斑と同様で、Qスイッチアレキサンドライトレーザーの適応となります。
太田母斑、ADM、異所性蒙古斑の治療は一部保険適応です。※新座院、久我山院のみ自費でご案内いたします。
まずはご来院いただき、診断を付けます(診断は容易です)。
レーザー治療についてご説明させていただきます。
ご希望の方は病変部に麻酔のクリーム(エムラクリーム)を塗布します。
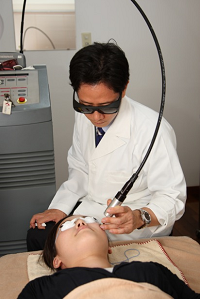
レーザー照射部位に軟膏をつけ、テープで覆い治療終了となります。
その後は1〜2ヶ月おきに通院していただき、3ヶ月目以降にレーザーを再照射します。
レーザー照射部は数日でカサブタになります。カサブタは7日〜10日ではがれます。
その時点ではあまりアザは薄くなったように感じられないのではないかと思います。
レーザー照射にてアザの原因となっている色素(メラニン)の破壊は行われているのですが、その後、破壊されたメラニンがメラノファージという貪食細胞(いわばお掃除細胞)によって貪食されはじめてアザが薄くなっていきます。それには通常2〜3ヶ月必要です。
1回のレーザー治療でもアザは薄くなりますが、しっかりアザを取りきるためには
3〜6回
2〜3回
3〜4回
のレーザー治療を繰り返す必要があります。
レーザーは3ヶ月に1回打っていきます。
| 大きさ | 保険点数 | 保険診療自己負担分 |
| 4cm2未満 | 2,000点 | 6,000円 |
| 4cm2以上16cm2未満 | 2,370点 | 7,110円 |
| 16cm2以上64cm2未満 | 2,900点 | 8,700円 |
| 64cm2以上 | 3,950点 | 11,850円 |
※一部自費治療もございます。
症状により、保険適応または自費治療になります。※新座院はピコレーザー設置の為、全て自費になります。※
もちろん打つことが出来ます。まぶたなどにレーザーを照射する場合はコンタクトシェルという特殊なコンタクトレンズのようなもので目を保護してからレーザーを照射するので目を痛めることはありません。
ゴムではじかれた方な痛みがあるのですが、エムラクリームという麻酔クリームを事前に塗布することで、痛みは数分の1に減少することが可能です。
なるべく日に当てない、なるべく擦らないようにご注意願いたいと思います。なお、レーザー照射部位は一週間程度カサブタとなりますので、重要な予定がある直前はレーザー治療を控えた方が良いと考えております。
レーザーを照射した部位は一週間程度(少なくとの数日)、安静にした方が良いですので、なるべく薬だけにした方が良いと考えております。レーザー照射部位以外は普段通りお化粧していただいて結構です。
簡単に申し上げますと、以下のような違いがあります。
| ADM | 肝斑 | |
| 発症年齢 | 20代~ | 30代~ |
| 左右対称性 | あり | あり |
| 形状 | 小斑点 | びまん性 |
| 色調 | やや青みを帯びた褐色 | 淡い褐色 |
| 境界 | 明瞭 | 不明瞭なことも |
しみ治療に熟練した医師であれば、区別は難しくありません。
あまり良くならない症例はないと考えております。レーザー照射後、数ヶ月で明らかに薄くなるのを感じられると思います。
太田母斑、ADM、異所性蒙古斑は基本的にはQスイッチ付きレーザーでないと効果がないですので、それ以外の治療を行った場合は無効ということになります。またQスイッチレーザーで治療した場合もレーザー照射後、効果が実感できるまで数ヶ月かかるのが一般的です。
特に決まりはないのですが、太田母斑や異所性蒙古斑の場合はなるべく早いうちから治療を行った方がいいという考え方が増えております。幼いうちの方がレーザー治療の効果が高い点や、レーザー治療にかかる時間を短くすることが出来るからです。
短期的には、レーザー照射に伴う痛みやカサブタなどが現れますが、数日〜10日程度でなくなりますので大きな問題にはなりません。中期的には、レーザー照射にともなう炎症後色素沈着が現れることがあります。炎症後色素沈着とはレーザー照射に伴う一時的な色素沈着で、数ヶ月〜半年でほぼ消退します。また治療の途中で、レーザーのしっかり効いて場所と、そうでない場所がややまだらになってしまうということがありますが、レーザー照射を追加すればいずれ均一になります。
太田母斑の場合:3−6回程度ADM:2〜3回程度異所性蒙古斑:3−4回程度が目安となります。レーザーは約3ヶ月に1度程度の間隔で照射します。
扁平母斑は日本人の1〜2%の方に見られる褐色斑です。盛り上がりのない褐色斑のため、‘扁平’母斑と呼ばれています。
比較的均一な淡褐色〜褐色斑で形、サイズは様々です。
数mmのものもあれば10cm以上のものもあります。単発であることが多いのですが、複数存在する場合もあります。
多くの場合、生後比較的早期、ないし乳幼児期になって病変は明瞭になります。病変はどの部位にも生じ得ます。
レーザー治療を3ヶ月に一度行います。レーザー治療を行っても再発してくることが多いのですが、根気づよく治療を行うことで、薄くなっていくことが期待できます。
まずはご来院いただき、診断を付けます(診断は容易です)。
レーザー治療についてご説明させていただきます。
ご希望の方は、病変部に麻酔のクリーム(エムラクリーム)を塗布します。

レーザー照射部位に軟膏をつけ、テープで覆い治療終了となります。
レーザー照射部は数日でカサブタになります。カサブタは7日〜10日ではがれます。
その時点で一旦、扁平母斑は取れたように感じられると思いますが、1ヶ月くらいかけて色素が少しずつ戻ってくるのが普通です。
3ヶ月に1度レーザー治療を繰り返し、アザを薄くしていきます。5〜10回ほど根気づよくレーザー治療を繰り返していきます。
 |
 |
|
| 治療前 | 治療後 |
大きさにより異なりますので、当院までお問い合わせ下さい。
扁平母斑に関しては、全院自費治療になります。
もちろん打つことが出来ます。まぶたなどにレーザーを照射する場合はコンタクトシェル(別料金)がという特殊なコンタクトレンズのようなもので目を保護してからレーザーを照射するので目を痛めることはありません。
ゴムではじかれた方な痛みがあるのですが、エムラクリームという麻酔クリームを事前に塗布することで、痛みは数分の1に減らすことが可能です。
特に何歳からという決まりはないのですが扁平母斑は体が大きくなるにつれ大きくなっていきますので、小さいうちにレーザー治療を行った方がいいという考え方も増えてきています。
短期的には、レーザー照射に伴う痛みやカサブタなどが現れますが、数日〜10日程度でなくなりますので大きな問題にはなりません。中期的には、レーザー照射にともなう炎症後色素沈着が現れることがあります。
炎症後色素沈着とはレーザー照射に伴う一時的な色素沈着で、数ヶ月〜半年でほぼ消退します。
また治療の途中で、レーザーのしっかり効いて場所と、そうでない場所がややまだらになってしまうということがありますが、レーザー照射を追加すればいずれ均一になります。

脱毛症には様々な種類があります。
■男性型脱毛(AGA)
■女性型脱毛
■円形脱毛症
■その他の脱毛症
ここでは、男性型脱毛症についてご説明いたします。
2017年9月12日、テレビ朝日グッドモーニングにて花房理事長が薄毛について解説させていただきました。
男性型脱毛症(AGA)は、成人男性の30%に見られる現象です。20歳代後半~30歳代にかけての顕著にみられ、前頭部と頭頂部の頭髪が細く短くなります(軟毛化)。
男性ホルモンが前頭部や頭頂部の毛乳頭細胞に作用し、毛乳頭細胞より、毛の発育を阻害するような物質が放出された結果、ヘアサイクルの成長期の短縮が起こり、毛包のミニチュア化、硬毛の軟毛化が引き起こされています。
その結果、男性型脱毛症が発症するといわれています。
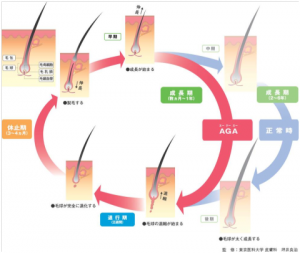
その結果、額の生え際が後退し頭頂部の頭髪がなくなります。
後頭部の頭髪は保たれることが大きな特徴です。


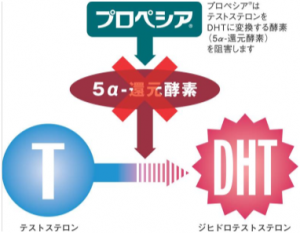
フィナステリド(プロペシア®など)は抜け毛の原因物質であるDHT(ジヒドロテストステロン)の産生を抑えることで、AGAの治療効果を発揮します。
内服方法:
1日1回決まった時間にプロペシアを一錠内服します。
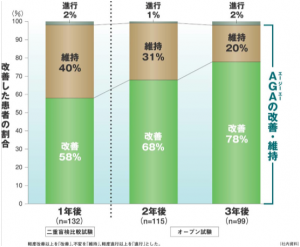
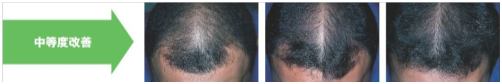
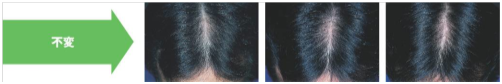
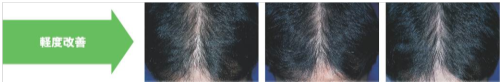
プロペシア1mgの治療成績ですが、内服を始めてから
1年後 改善58% 維持40% 進行(増悪)2%
2年後 改善68% 維持31% 進行(増悪)1%
3年後 改善78% 維持20% 進行(増悪)2%
となっております。もしプロペシアを飲んでいなかった場合、3年後には進行していた可能性が高いことを考えると、成績は良好といっていいでしょう。
副作用:
性欲減退が1.1%の方で見られたとされていますが、プラセボ内服中でも同等の性欲減退が見られたとされています。
注意事項:
前立腺がんの腫瘍マーカーであるPSAの値を低下させるので、健康診断の際には、プロペシアを飲んでいるとこを申告してください。
初診時:診察料2200円(税込)+薬剤料
再診時:薬剤料
※プロペシアが先発品で、フィナステリドが後発品の国内承認薬になります。
デュタステリドはテストステロンをDHT(ジヒドロテストステロン)へ 変換する 1 型及び 2 型 5α還元酵素を阻害します。DHT(ジヒドロテストステロン)というのは強力な男性ホルモンで、AGAに対しても影響を与えているホルモンです。
上記の通りフィナステリドが2 型 5α還元酵素を阻害するのに対し、デュタステリドは 1 型と2 型、両方の5α還元酵素を阻害し、DHT(ジヒドロテストステロン)が作られるのを邪魔します.
それにより、AGAの改善効果を発揮します.
デュタステリドの一つである、ザガーロは2015年9月に厚労省の認可を取得し、販売が開始されました。
| 薄毛、脱毛症でお悩みの方へ | 円形脱毛症 | |
|---|---|---|
| 女性型脱毛症 | その他の脱毛症 | 脱毛のQ&A |
 |
尋常性白斑は後天的にメラノサイトが減弱、もしくは消失することによって、白斑(色が抜けた斑点)が形成される病気です。徐々に白斑が広がることも多く、手のひら、足の裏をのぞき、全身どこにでも発症しえます。
皮膚科外来ではしばしば見かける疾患です。外来患者様の1〜2%をしめる一般的な疾患です。 発症のピークは10〜30代ですが、すべての年齢で発症します。 「尋常性」というのは、よく見られる、一般的な、という意味です。 尋常性白斑はかつて「白なまず」と呼ばれていました。 |
尋常性白斑は人にうつる病気でもありませんし、また白斑があるからと行って健康を害する病気ではありませんが、美容上、社会生活上のストレスの原因や悩み、自己イメージの低下の原因となることがあります。
尋常性白斑は露出部位に発生しやすいこともあり、治療を希望される患者様が後を絶ちません。
当院ではそのような患者様のために、最善の治療を提供していきたいと考えております。
体の右左両方に広く見られるタイプで、尋常性白斑の半数以上を占めます。白斑は拡大傾向を示すことが多いです。
分節型(B型)
体の右か左のどちらか一方の皮膚分節と呼ばれる、ある特定の神経の支配領域にのみ発症します。通常、活動性がなくなると白斑の拡大は見られなくなるとされています。
限局型
皮膚の一部に限局する白斑で、大部分がA型かB型に移行します。
視診により比較的容易に診断することが可能です。ただ後述する通り、老人性色素斑、脱色素性母斑との鑑別が問題となることがあります。
ご高齢の方の手足を中心に、米粒大〜小豆代の白斑が出現します。数個から数十個まで、白斑の数には個人差があります。比較的小さなものが多く、個々の白斑は拡大したり融合したりしない点が尋常性白斑と異なります。
色素細胞の活力低下によるもので、白斑(尋常性白斑)とは異なる皮膚病です。
生まれつき皮膚の一部で色素を作る機能が低下した状態です。生まれたとき、または生後間もなくから症状が見られることが尋常性白斑と異なります。大きくなっていくことはありません。外見上は尋常性白斑と似ていますが、「生まれつきあること」、「拡大傾向が見られないこと」などが尋常性白斑と異なります。
湿疹が治った痕が一時的に白っぽくなる現象です。炎症によりメラノサイト(メラニンを作っている細胞)がダメージを受け、働きを一時的に休止してしまうからと言われています。時間とともに軽快することがほとんどです。
強い日焼けをした部位に皮膚がまだらに白っぽくなる現象です。強い紫外線によりメラノサイト(メラニンを作っている細胞)がダメージを受け、働きを一時的に休止してしまうからと言われています。学童期のお子さんの顔、腕などによく見られます。時間とともに軽快することがほとんどです。
炎症後白斑の一種と考えることもあります。
尋常性白斑は甲状腺疾患、悪性貧血、糖尿病、萎縮性胃炎などと同時に患うことがあるといわれています。なかでも甲状腺疾患と同時に患うことが比較的多く、甲状腺機能に関する血液検査はなるべく行うようにしております。
なぜ尋常性白斑が発症するのか、についてはたくさんの説が提唱されています。
抗体、もしくはT細胞が色素細胞を攻撃してしまうという説。
色素を産生するときに作られる中間代謝物に毒性があり、それをうまく処理できなくなったために色素細胞が破壊されてしまうという説。
尋常性白斑が神経節に沿って発現することがあるため、神経線維が発症になんらかの関与をしているのではないか?との説。
皮膚における代謝障害により活性酵素が増加し、色素細胞を傷つけることにより発症しているのではないか、という説。
どれが正解なのかはなかなか難しく、これらの原因が複合的に発症に関与しているのではないかと考えられています。
比較的弱めのステロイド薬を、1日2回患部に塗布します。
限局型や、B型の病初期には有効なことが多いようです。非常に簡単な治療なのですが、長期で使用した場合副作用が問題になることがあります。
発症して長い時間が経った病変にはあまり効果がありません。
活性型ビタミンD3外用薬による尋常性白斑に対する効果が報告されつつあります。なぜ効くのかははっきりとは分かっていません。ステロイド外用薬と比べて副作用が少なく比較的使いやすい薬剤です。
尋常性白斑に対して紫外線治療が有効です。光線治療にも様々なものがありますが、最も効果が高いのが、ナローバンドUVBという紫外線照射器を使った治療で、その治療を行った場合、尋常性白斑の63%で有効であったと報告されています。
さらに当院では三鷹院、新座院、国分寺院、久我山院、志木院に、光線治療機器であるエキシマシステムを配置しています。一般的に、広範囲の白斑に対してはナローバンドUVBが、狭い範囲の白斑や難治性の白斑に対してはエキシマシステムがより有効と考えられています。2021年3月現在ナローバンドUVBは当法人では取り扱っておりません。
難治性の皮膚疾患の代表でなかなかよくならないとされておりますが、光線治療と外用治療を併用することで高い効果が得られます。
日本皮膚科学会のガイドラインでは、16歳以上の患者様では最初から紫外線治療と外用療法(ステロイドやビタミンD3製剤)を組み合わせるように推奨されています。
ガイドラインでは「成人の尋常性白斑の患者に対する治療としてナローバンドUVBはPUVAよりも治療効果に優れ、保険適応もあり、紫外線治療の中で第一選択としてよい」と、ナローバンドUVBによる紫外線治療を勧めています。
当院は開業医では珍しくナローバンドUVBとエキシマシステムの両方を有していますので、尋常性白斑の患者様にお役にたてることも多いのではないかと考えております。
エキシマシステムについて、ガイドラインではナローバンドUVBとの比較について言及しており
ナローバンド UVB との比較試験においては,ナローバンド UVB 群で 75% 以上の色素新生が 6% であったのに対して, 308nm エキシマレーザーライト治療器群では 37.5% に認めた.また,ナローバンド UVB 治療に反応しな かった頸部顔面の白斑においてその 16.6% が 308nm エキシマレーザーライト治療により 75% 以上の色素 新生を認めたとする報告がある.
と記載されており、 現時点ではエキシマシステムが最も効果の高い光線治療である可能性があります。
通常の治療で反応しない場合、ビタミンD3製剤外用薬、タクロリムス軟膏などの治療が試みられています。
当院では、「難治性皮膚疾患だからなかなか良くならなくても仕方ない」といった言い訳はせず、真剣に結果を追求します。
もし、これまでステロイドの外用治療などを試しても良くならなかったという方は、一度、はなふさ皮膚科にご相談ください。
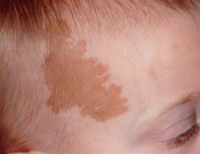
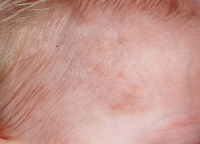
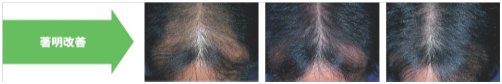
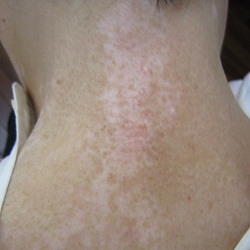
ステロイド外用と光線治療を組み合わせた治療例です。
光線治療開始後、6か月目の写真です。良好な色素の増生がみられ、白斑が顕著に縮小しております。
 |
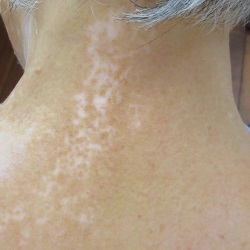 |
③1ヶ月に1回程度の通院にて、経過を観察します。
③週1回程度の通院を行います。
光線治療1回あたり約1200円程度となります。
光線治療1回あたり約400円程度となります。
そういうことはないのですが、甲状腺疾患と同時に患いやすいことが分かっておりますので、採血などで検査しておくことをお勧めしたいと思います。
外用療法も光線治療は全く痛くないですのでご安心ください。
範囲にもよりますが、1回の治療あたり10分程度となります。かなり広範囲に発疹が及んでいる場合、20分ほどかかる場合もあります。
最初の頃は週1〜2回ご通院をお願いしたいと存じます。
効果は患者様によって異なりますので、週1回通っていただければ、1
〜3ヶ月で効果を実感できることが多いと思います。
3割負担の患者様
光線治療1回あたり約1200円程度となります。
1割負担の患者様
光線治療1回あたり約400円程度となります。
特に必要ありません。直接ご来院いただき、光線治療を受けにきたことをお伝えください。
病変部に過度に日焼けをすると、正常部が日焼けで黒くなり、病変部が白いままのためコントラストが大きくなり、病変がかえって目立つ結果になるため、
注意が必要です。






※掲載内容・料金は更新時点での情報の場合がございます。最新の内容、料金は各院へお問合せください。